Plan Nacional de Cáncer: Gobiernos carecen de presupuestos robustos para el abordaje integral en LatAm y el mundo

- La Organización Mundial de la Salud (OMS) adelanta un 77% de casos para 2050.
- El 27% de 26 países del mundo financian un Plan Nacional del Control del Cáncer.
- Gobiernos latinoamericanos carecen de accesos, innovación y coberturas eficaces.
Panorama Salud. Un gran reto para los gobiernos y Estados, es presupuestar a beneficio de la elaboración de políticas públicas directas que impacten con fondos económicos para respaldar iniciativas de prevención, respuesta, diagnóstico, asistencia e innovación como un Plan Nacional del Cáncer (PNC), pues, solo el 27% de los países en el mundo, inyectan dineros del erario para ejecutarlos, en su mayoría, “no se actualizan ni se financian” en su justa dimensión, “nuestros países están por debajo del 5% de inversión en planes nacionales del cáncer”.
En contexto de salud y académico, un Plan Nacional de Cáncer, PNC, es un programa de salud pública integral y de alto nivel, diseñado por el gobierno de un país para reducir la incidencia y la mortalidad del cáncer, y mejorar la calidad de vida de los pacientes. Pero, cerca de 37 países de ingresos bajos y medianos es la principal causa de muerte del cáncer cervical. Y para Latinoamérica, según la Organización Mundial de la Salud (OMS), tocará un siglo para erradicarle, en su totalidad, alrededor del mundo.

Una hoja de ruta que salva vidas
Se trata, de un documento estratégico que establece las prioridades nacionales y las acciones necesarias para abordar el cáncer de manera coordinada y sostenible, aprovechando al máximo los recursos disponibles. Este PNC sirve como una hoja de ruta que guía las actividades de control del cáncer en un país, “el 80% de los países tenían un PNC”. Los países de altos ingresos empezaron a trazar las reglas del juego.
La directora global de Políticas Públicas en Oncología para Pfizer, Isabella Grueso, valoró que: “Es mucha la inequidad que los gobiernos y los ministerios tienen que seguir trabajando. Es que tenemos que hacer abogacía por los Planes Nacionales de Cáncer. Todo empieza en el papel donde entendemos hacia dónde va un Plan Nacional de Cáncer y priorizar cuáles son los cánceres de mayor mortalidad en los países, dónde enfocarse y ver ese panorama”.
Latinoamérica está ante una crisis de incidencia y prevalencia del cáncer y dijo que, “la atención del cáncer tiene que ser integral, no solo hacer campañas de prevención y no dar acceso oportuno a la innovación y no llegar a la medicina de precisión. Y dar apoyo mental. Es el círculo completo de la atención al cáncer”.
Sistemas latinos y de EE.UU. fragmentados
“Los planes internacionales de cáncer no se están actualizando como se debería actualizar y no se están financiando. Estos planes vienen desde los expertos de la OMS que entregan las directrices. Con prevención, diagnósticos tempranos”, alentó, y asimismo reveló que los sistemas de salud latinos están muy fragmentados y para los Estados Unidos, de igual manera.
Reveló que: “Tenemos el problema de que nos gusta trabajar nuestro pedacito y en este momento la gran colaboración es súper importante. Todos los ministros de Finanzas deben ser parte fundamental, lo debemos educar y estar en la mesa junto con los ministros de salud para entender cuánta plata se necesita. Los médicos nos hemos puestos que debemos poner el número final, y el número final lo decide el ministro de Finanzas”.
Grueso lamentó que la mayoría de la población mundial no acceda a esta integralidad, como en los Estados Unidos, muchas diferencias, en Europa y Afroamérica con muchas inequidades, la cual externó ser una dicotomía. Mientras que, Australia está a un paso de erradicar el cáncer cervical.
Una meta por cumplir, afirmó que: “para mí el sueño en materia de cáncer es que nos podamos unir como región porque tenemos excelentes oncólogos, centros de investigación, estudios clínicos, entes regulatorios, pero, necesitamos hacer una serie de ajustes para que los Estados Unidos, donde empieza la innovación y llega a Europa en seis meses, no nos llegue a los cinco años”.

60% de pacientes llegando a diez años de sobrevida
De su lado, la experta en gerencia y diseños marcos regulatorios y estrategias de salud en alto valor con sectores públicos y privados, para mejorar el acceso a tratamientos eficaces, lamentó que en la actualidad existan países que no accedan a tratamientos e innovación clínica para tratar el cáncer del pulmón. Esto se debe a la falta de un Plan Nacional del Cáncer, “el 60% de las personas que padecen este cáncer están llegando a sus diez años de sobrevida”.
Alineada a iniciativas globales y las necesidades claves que la hacen una voz autorizada en materia de cáncer dijo que las innovaciones están saliendo muy rápido y que al celebrarse congresos y encuentros entre oncólogos y expertos es recomendable que los países actualicen sus guías, pues, desactualización por más de una década.
“Tenemos todo el potencial, pero, necesitamos la agilidad que mostramos en la región cuando nos estaba matando la COVID-19, necesitamos una participación más de cohesión para avanzar en materia de cáncer”, dijo. Sin duda alguna, los países en desarrollo de LatAm tienen más desafíos en cuanto a los recursos económicos.
Sostuvo que estos planes en su mayoría tienen estrategias dirigidas a los pacientes, a las familias, desde el contexto internacional y de la región latina. Igualmente, la Unión de Control del Cáncer revisó todos esos planes para evaluar sus avances. Otro estudio realizado en 26 países reveló que solo el 27% destina fondos en el mundo.
“Se ha demostrado que no es suficiente el presupuesto en salud como parte del Producto Interno Bruto, lo que destinan los países latinoamericanos versus los más desarrollados. ¿Cómo se calcula ese presupuesto? ¿Quién tiene la metodología? ¿Están usando la inteligencia artificial? ¿Están implementando la proyección para el 2050?”, preguntó. Para ser exactos, de los países con alto financiamiento del gobierno es de 60%, está por encima en innovación y avances tecnológicos”.
Mientras que, los países de LatAm en desarrollo, entre el 40% y 60% de los recursos se invierten en infraestructura, el acceso a cuidados y el desarrollo de los proveedores.
Innovación, tecnologías y actualización
¿Dónde está innovación?, “no la tenemos porque todavía tenemos un lastre que tenemos que empujar en educación e infraestructura y la innovación en oncología hospitalaria. Los países más a bajos de nosotros se están dedicando a la prevención que tiene un retorno”.
Detalló que casi toda la carga de cáncer recae en México, Brasil y Argentina, “16 países cuentan con Plan Nacional de Cáncer, solo ocho de estos, cuentan con planes específicos para tumor. Si necesitamos que esto se actualice”. Además, aconsejó actualizar las guías de tratamientos clínicos, pues, datan de una década atrás.
“Necesitamos que la innovación y la tecnología de biomarcadores se reembolsen y lo asuman los distintos sistemas de salud. Este es el panorama por país”, aclaró, donde se tienen oportunidades de mejoras interesantísimas, a juicio de la estratega en salud.
Los beneficios del PNC
En su conceptualización, un Plan Nacional de Control del Cáncer se afianzó a partir de la necesidad de los países de abordar la enfermedad de una forma más estratégica y basada en evidencia, considerando sus necesidades y recursos específicos.
“El foco central del PNC es reducir la mortalidad. No queremos que más gente se muera por cáncer. En el programa de detección por cada dólar que se invierte, el retorno de inversión está alrededor de U$1.00 a U$3.00. Si fuera de prevención y tratamientos fuera casi de U$8.00 por cada uno que se pone por país. Si quiero estrategia integral tengo que disponer U$12.5. El cáncer se vuelve una enfermedad crónica. Que estos pacientes vuelvan al sistema productivo”.

Dijo que los actores involucrados no solo deben sentarse en la mesa de trabajo del cáncer a evaluar los costos en tecnología e innovación, los análisis y los tomadores de decisiones se complican. Se deben usar los recursos financieros, humanos, infraestructuras, disponibles y con un enfoque, realmente, “que le importe al paciente y a la sociedad”. En este caso, que el paciente tenga la potestad junto a su médico de decidir.
Objetivos del PNC: priorizar, fortalecer, reducir, optimizar…
- Priorizar acciones: Permite a un país establecer prioridades basadas en la carga específica de la enfermedad, identificando qué tipos de cáncer son más prevalentes y las áreas de mayor necesidad.
- Fortalecer el sistema de salud: Ayuda a mejorar los servicios de atención del cáncer en todas las etapas, desde la prevención y la detección temprana hasta el tratamiento, la rehabilitación y los cuidados paliativos.
- Optimizar recursos: Permite una asignación más eficiente de los recursos financieros y humanos para maximizar el impacto de las intervenciones de control del cáncer.
- Reducir la mortalidad y morbilidad: Busca disminuir la cantidad de casos y muertes por cáncer, así como el sufrimiento de los pacientes.
- Fomentar la colaboración: Sirve como un marco para que diferentes sectores —gubernamentales, privados, académicos y organizaciones civiles— trabajen juntos en la lucha contra el cáncer.
- Impulsar la investigación: Proporciona un impulso para la investigación científica que permite desarrollar nuevas soluciones y evaluar los resultados.
Vacuna COVID-19
Isabella Grueso tuvo el privilegio de conectar con parte de los actores que intervinieron en tiempos de la pandemia COVID-19 en la creación de la vacuna, “la experiencia que me llevé es que sí podemos hacer las cosas juntos, de una manera priorizada, si podemos compartir y unirnos como una familia fuerte para Latinoamérica y para que el acceso se diera para todos los países, en el momento correcto”.
Instituciones de Cáncer en RD
La República Dominicana tiene un plan nacional de cáncer, específicamente, el Plan Estratégico Nacional de Cáncer Infantil 2023-2030. Este plan, impulsado por el Ministerio de Salud Pública (MIP) y con apoyo de la Organización Panamericana de la Salud (OPS), busca reducir la mortalidad por cáncer infantil, mejorar la atención de calidad y aumentar la conciencia sobre la enfermedad. Además, el país ha implementado otros programas, como el de Detección Oportuna de Cáncer para mama, cérvicouterino y próstata.
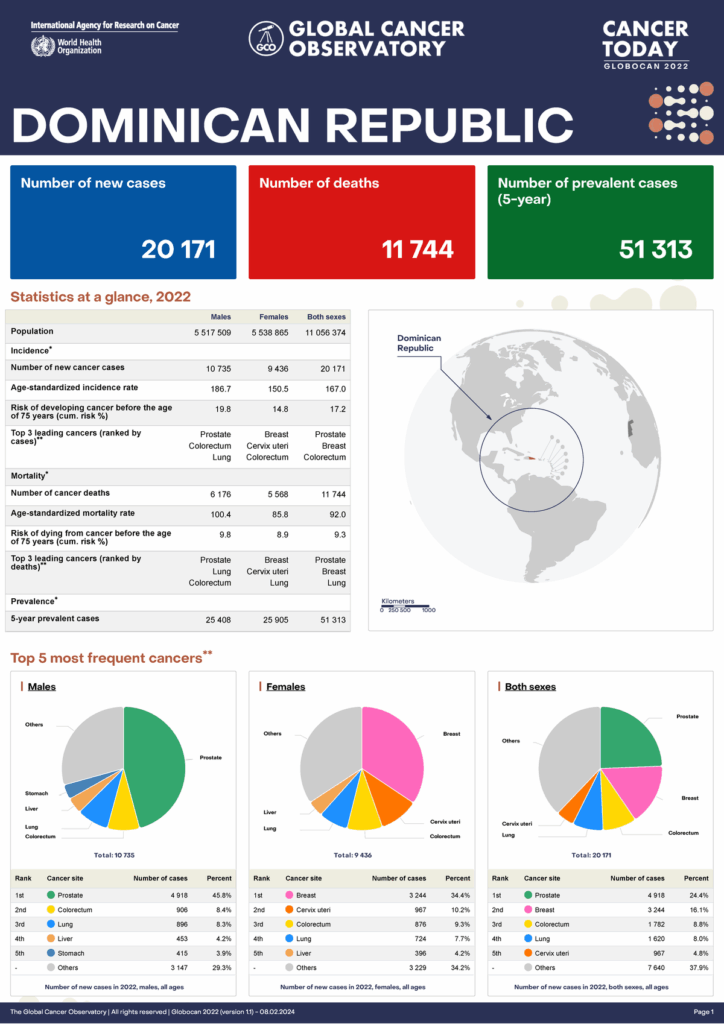
Incart: El Instituto Nacional del Cáncer Rosa Emilia Sánchez Pérez de Tavares (Incart) es un centro de referencia que ha registrado miles de casos de cáncer y participa activamente en la prevención.
Fundaciones: Organizaciones como la Fundación Amigos Contra el Cáncer Infantil (FACCI) brindan apoyo adicional a los pacientes y sus familias.
Los desafíos del PNC
Lo primero es reconocer que oncología está cambiando cada semana, al revisar las noticias, se aprecian elementos innovadores y que no para. El cáncer es complejo. Además, cáncer, sin medicina de precisión ya no existirá.
“Como médico hay cosas que no me dejan dormir, por la familia y los pacientes, y es que un medicamento esté disponible en los Estados Unidos y que para Latinoamérica se demore en llegar en cinco años. Según un último estudio. Y ya, lanzaron tres generaciones más”, deploró la experta en políticas públicas para la salud. Los planes nacionales de cáncer y las guías clínicas se deben actualizar, abrazar la innovación.
Recomendaciones
Planificación, el sistema está interconectado.
PNC con presupuesto asignado por complejidad.
Colaboración entre sectores: gobiernos, laboratorios, red farmacéutica, de hospitales, la sociedad científica, en una mesa de consenso.

Dato intersante
¿Cómo surgió el PNC?
La iniciativa de los planes nacionales de cáncer se intensificó a nivel internacional a principios del siglo XXI, impulsada por varias resoluciones de la Asamblea Mundial de la Salud y por la creciente carga global de enfermedades no transmisibles, incluido el cáncer.
Muchas personas desconocen que existe una Asociación Internacional de Control del Cáncer (ICCP): En 2012, el Instituto Nacional del Cáncer de EE. UU. y la Unión Internacional Contra el Cáncer (UICC) cofundaron esta asociación para ayudar a los países a desarrollar e implementar PNC.
Desde el año 2000, se ha convertido en una tendencia global, el número de países con un PNC ha aumentado, significativamente, lo que refleja un reconocimiento global de que el cáncer requiere una respuesta estratégica y coordinada.
“Creo que llegó el momento de unificar tres cosas que tenemos los países: la mortalidad, la incidencia y cuánto me demoro en días para recibir el diagnóstico y empezar el tratamiento. Tenemos que simplificar para llegar al tema. Lo que no se mide, no se mejora y el tiempo es vida para los pacientes. Se necesita voluntad política”, recomendó Isabella Grueso.
 Adalgisa Corcino
Adalgisa Corcino





